Einleitung
Mund- und Allgemeingesundheit sind zwei Seiten einer Medaille und die Bedeutung der Mundgesundheit in der allgemeinmedizinischen Praxis wird oft unterschätzt.
Zahlreiche Studien zeigen einen Zusammenhang zwischen Parodontitis und anderen ernsten Erkrankungen auf. Dazu gehören Herz-Kreislauf- und Lungenerkrankungen, Atherosklerose, Diabetes, Schlaganfall, Gastritis mit Helicobacter-Infektion, Frühgeburten und Geburtskomplikationen und rheumatoide Arthritis. Selbst Bauchspeicheldrüsenkrebs wird inzwischen als eine Erkrankung, die durch eine Zahnbetterkrankung begünstigt werden könnte, diskutiert. Die interdisziplinäre Kommunikation zwischen Zahn-und Humanmedizinern sollte daher stetig genutzt werden, um gewisse Wechselwirkungen zwischen Parodontitis und systemischen Erkrankungen zu erkennen und gezielt im Team zu therapieren.
In Deutschland leidet nahezu jeder zweite Erwachsene an einer Parodontalerkrankung. Diese hohe Prävalenz verdeutlicht, dass parodontale Erkrankungen durch regelmäßige Screenings zunächst erkannt und auch behandelt werden müssen. Mit dem Tätigkeitsschwerpunkt Parodontologie haben wir uns als einzige Zahnarztpraxis am Niederrhein auf die Diagnostik und die Behandlung dieser zu selten erkannten Erkrankung in höchstem wissenschaftlichem Maß spezialisiert.
Im Folgenden wird eine Übersicht darüber gegeben, wie eine Parodontitis entsteht, wer davon betroffen ist und wie eine Parodontitis therapiert werden kann.
Was ist eine Paradontitis?
Eine Parodontitis ist eine Entzündung des Zahnhalteapparates. Sie gehört zu den häufigsten Erkrankungen des Menschen. Verursacht wird die Parodontitis durch Bakterien und die Entzündungsreaktion des Körpers. Durch diese chronische Entzündung wird der Kieferknochen zerstört, wodurch es bei fortgeschrittener Erkrankung zu Zahnverlust kommt. Seltene Formen der Parodontitis führen unbehandelt schon bei jungen Erwachsenen zu Zahnverlust; ansonsten tritt dieser erst später auf, wenn die Parodontitis nicht erkannt und behandelt wird. Eine Parodontitis beginnt immer mit einer Zahnfleischentzündung (Gingivitis). Diese ist für Sie nur schwer zu erkennen. Am ehesten bemerken Sie eine erhöhte Neigung zu Zahnfleischbluten. Auch kann das Zahnfleisch geschwollen sein, an den Zähnen sehen Sie oft einen verfärbten bakteriellen Belag. Aus der Gingivitis kann sich eine Parodontitis entwickeln, ohne dass Sie deutliche Zeichen davon wahrnehmen. Außer gelegentlich blutendem Zahnfleisch treten evtl. auf: Mundgeruch, Änderung der Zahnstellung, länger werdende und gelockerte Zähne sowie gelegentlich Schmerzen. Parodontitis wird häufig erst im Alter von 40 oder 50 Jahren entdeckt, obwohl die ersten Krankheitszeichen durch den Zahnarzt früher feststellbar sind. Wir sind spezialisiert auf die Behandlung von Parodontitis und bieten die modernste Therapiemöglichkeit nach neuestem Stand der Forschung.
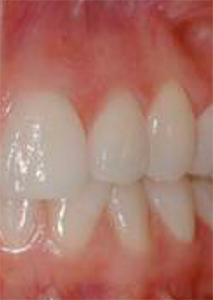
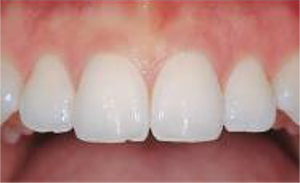 Gesundes Zahnfleisch
Gesundes Zahnfleisch
Gesundes Zahnfleisch füllt die Zwischenräume zwischen den Zähnen vollständig aus und blutet bei Berührung nicht. Die Zähne sind belagfrei.
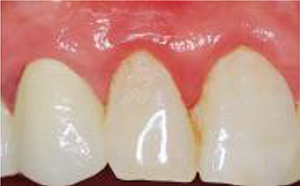 Entzündetes Zahnfleisch
Entzündetes Zahnfleisch (Gingivitis)
Erkranktes Zahnfleisch ist gerötet, blutet leicht bei Berührung und ist geschwollen. Die Zähne sind mit bakteriellen und verfärbten Belägen behaftet.
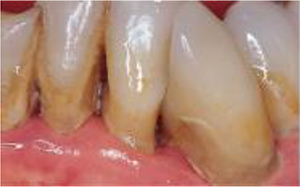 Entzündeter Zahnhalteapparat
Entzündeter Zahnhalteapparat (Parodontitis)
Das Zahnfleisch ist gerötet und teilweise geschwollen, andererseits fehlt es zwischen den Zähnen. Die Zähne sind gelockert, der knöcherne Unterbau ist zum Teil verloren gegangen.
Anzeichen für eine mögliche Parodontitis:
• Häufiges Zahnfleischbluten (beim Zähneputzen, aber auch spontan, z. B. beim Kauen)
• Stark gerötetes und geschwollenes Zahnfleisch
• Dauerhafter Mundgeruch und/oder unangenehmer Geschmack im Mund
• Das Zahnfleisch zieht sich zurück
• Empfindliche Zähne (Zahnhälse)
• Eiteraustritt aus den Zahnfleischtaschen
• Zähne werden locker
Diagnose Parodontitis: Behandlungsmöglichkeiten in drei Schritten
Wenn Sie an Parodontitis erkrankt sind, müssen Sie nicht verzweifeln. Denn eine bestehende Parodontitis ist gut behandelbar. Durch frühzeitiges Erkennen der Erkrankung und eine systematische Therapie kann der Krankheitsprozess zum Stillstand gebracht und der Zustand des Zahnhalteapparates deutlich verbessert werden.
I. Hygienephase:
In der ersten Behandlungsphase erhalten Sie eine ausführliche Mundhygieneunterweisung mit praktischen Tipps für eine optimale häusliche Zahnpflege. Neben der richtigen Putztechnik gehört auch der Gebrauch von Zahnseide oder Zahnzwischenraumbürsten. Darüber hinaus werden Ihre Zähne von allen erreichbaren weichen und harten Belägen befreit und anschließend poliert.
II. Parodontalbehandlung:
Unter lokaler Betäubung werden die bakteriellen Beläge von den Wurzeloberflächen entfernt. Bei besonders tiefen und schwer zugänglichen Zahnfleischtaschen kann für eine gründliche Reinigung ein kleiner chirurgischer Eingriff nötig sein. In bestimmten Fällen erweist sich die Einnahme von Antibiotika als sinnvoll, um besonders aggressive Bakterien abzutöten und damit den Entzündungsprozess zu stoppen. Allerdings wird vorab durch eine mikrobiologische Probe im Labor festgestellt ob und welches Antibiotikum zum Einsatz kommt.
III. Erhaltungstherapie:
Die sich anschließende, bedarfsorientiert und lebenslang durchzuführende unterstützende Parodontitistherapie (UPT) hat zum Ziel, das erreichte Behandlungsergebnis aufrechtzuerhalten. Für einen langfristigen Therapieerfolg ist neben Ihrer optimalen häuslichen Mundhygiene das Einhalten der Nachsorgetermine von entscheidender Bedeutung.
Zusammenhänge der Mund- und Allgemeingesundheit:
1. Parodontitis und Diabetes mellitus
Beide Erkrankungen betreffen immer mehr Menschen. Bei Diabetes mellitus (Zuckerkrankheit) und Parodontitis handelt es sich um weit verbreitete chronische Erkrankungen. In Deutschland gibt es 20 Millionen Patienten mit behandlungsbedürftigen Erkrankungen des Zahnhalteapparates, davon 10 Millionen schwere Fälle. Aber nur ein kleiner Teil davon wird umfassend behandelt. Ähnlich verhält es sich bei der Zuckerkrankheit: Circa 7 Prozent der Menschen in Deutschland leiden an einem diagnostizierten Diabetes mellitus. Schätzungen jedoch gehen davon aus, dass auch beim Diabetes nur zwei Drittel erkannt und behandelt wird. Denn beide Erkrankungen bleiben lange Zeit unbemerkt, da sie zunächst nahezu schmerz- und symptomlos verlaufen und oft erst in einem weit fortgeschrittenen Stadium erkannt werden. Hinzu kommt, dass beide Volkskrankheiten eine besondere Beziehung verbindet: So gilt Parodontitis als eine nicht zu unterschätzende Diabetesfolgeerkrankung. Diabetes-Patienten haben im Vergleich zu Nicht-Diabetikern ein dreifach erhöhtes Risiko, an Parodontitis zu erkranken. Dabei gelten sowohl Typ-1- als auch Typ-2-Diabetes (sogenannter „Altersdiabetes“) nachweislich als Risikofaktoren für Parodontitis. Eine wichtige Rolle in diesem Zusammenhang spielt die Blutzuckereinstellung: Ist der Diabetespatient gut eingestellt, weist er kein erhöhtes Risiko auf, wohingegen mit schlechterer Einstellung des Blutzuckerspiegels das Risiko für Kieferknochen- und Zahnverlust zunimmt.
Bei bereits vorliegender Parodontitis hängt der Behandlungserfolg übrigens ebenso von der richtigen Blutzuckereinstellung ab. Die gute Nachricht: Gut eingestellte Diabetiker sprechen ähnlich gut auf eine Parodontitisbehandlung an wie Nichtdiabetiker. Auch sichert eine gute Einstellung des Blutzuckerspiegels den Langzeiterfolg der Parodontitis-Therapie. Umgekehrt kann sich eine optimale Behandlung der Parodontitis günstig auf die Blutzuckerkontrolle von Diabetes-Patienten auswirken. Eine unbehandelte schwere Entzündung des Zahnfleischs erhöht hingegen die Blutzuckerwerte. Daher weisen Diabetiker mit Parodontitis eine schlechtere Blutzuckereinstellung als parodontal gesunde Diabetespatienten auf. Aber auch bei Nichtdiabetikern ist das Risiko für eine Verschlechterung des Blutzuckerspiegels bzw. die Entstehung eines Diabetes mellitus als Folge der Parodontitis erhöht. Studien zeigen, dass Parodontitis mit einem gesteigerten Risiko für diabetesbedingte Komplikationen wie z.B. Herzkreislauferkrankungen oder Nierenschwäche und sogar einer erhöhten Sterblichkeit verbunden ist.
Da sie zunächst keine akuten Beschwerden verursachen, werden beide Krankheiten häufig erst in einem weit fortgeschrittenen Stadium bemerkt und erkannt. Durch verbesserte Vorsorge und rechtzeitige Therapie der Parodontitis können Entzündungsprozesse, Insulinresistenz und daraus resultierende Probleme aufgehalten und der Behandlungserfolg erhöht werden.
Mit vergleichsweise einfachen Maßnahmen kann man sowohl Diabetes als auch Parodontitis erfolgreich behandeln. Je früher diagnostiziert wird, umso größer die Chancen, die Folgeschäden zu mindern. Also informieren Sie sich bei uns und vereinbaren Sie einen Beratungstermin.
2. Parodontitis und Endokarditis (Herzinnenhautentzündung)
Außer den lokalen Schäden am Zahnhalteapparat kann Parodontitis auch Auswirkungen auf den gesamten Körper haben. Bei einer Parodontitis können die Bakterien im Bereich der entzündeten Zahnfleischtaschen dann in den Körper eindringen. Dies passiert bei jeder mechanischen Belastung der Zähne, also auch beim Kauen. Das Eindringen von Bakterien in die Blutbahn bezeichnet man als Bakteriämie.
Für die meisten Menschen sind Bakteriämien ohne erkennbare Folgen und in der Regel sind die in die Blutbahn eingedrungenen Bakterien innerhalb weniger Minuten nicht mehr nachweisbar. Bei Vorliegen von Schädigungen z. B. der Herzinnenhaut können diese Bakteriämien allerdings an dieser Stelle eine schwerwiegende Entzündung, eine sogenannte Endokarditis, auslösen.
In den meisten Fällen sind dabei Bakterien aus der Mundhöhle am Geschehen beteiligt. Daher ist es bei Menschen mit einem erhöhten Endokarditisrisiko wichtig, dass in der Mundhöhle möglichst wenig Entzündungen vorliegen. Patienten mit einem besonders hohen Risiko erhalten aus diesem Grund vor Maßnahmen in der Zahnarztpraxis Antibiotika in Tablettenform, um das Auftreten von Bakteriämien während der Behandlung zu reduzieren. Bei den alltäglichen Bakteriämien sind diese Patienten allerdings nicht geschützt. Patienten mit einem niedrigen oder mittleren Endokarditisrisiko erhalten nach heutigem Behandlungsstandard keine Antibiotika vor einer zahnärztlichen Behandlung. Auch für sie gilt: Je weniger Entzündung in der Mundhöhle, desto geringer ist das Risiko, an einer Endokarditis zu erkranken. Nach der derzeit gültigen Leitlinie hat daher die Prophylaxe oraler Entzündungen bei allen Patienten mit erhöhtem Endokarditisrisiko einen großen Stellenwert.
Bei Vorliegen einer Parodontitis ist daher gerade bei diesen Patienten eine sorgfältige Parodontitistherapie mit mikrobiologischer Untersuchung von hoher Priorität. Im Anschluss ist nach heutigem Kenntnisstand auf Dauer eine engmaschige Nachsorgetherapie erforderlich. Diese Behandlung senkt nachweislich das Alltagsrisiko für das Auftreten von Bakteriämien. Ergänzend sollte die häusliche Mundhygiene möglichst konsequent und umfassend durchgeführt werden, damit der die Entzündung auslösende bakterielle Biofilm nicht ausufern kann.
Daher arbeiten wir eng mit speziellen Diagnostiklaboren zusammen, um kurzfristig erhöhte Entzündungswerte im Blut und die exakten Bakterienkulturen im Mund durch mikrobiologische Untersuchungen individuell für jeden Patienten bestimmen zu können. Auf diese Weise reduzieren wir im Rahmen unserer Behandlung die häufig unnötige Anwendung eines Antibiotikums und senken somit gefährliche medikamentöse Nebenwirkungen und die Entstehung von Resistenzen.
3. Parodontitis und Herzinfarkt
Herz-Kreislauf-Erkrankungen und ihre Folgen sind die zweithäufigste Todesursache weltweit und die häufigste Todesursache in den Industrienationen. Traditionell werden Risikofaktoren wie zum Beispiel Rauchen, Bluthochdruck, erhöhte Blutfette, Zuckerkrankheit, Übergewicht, Bewegungsarmut, Alter und familiäre Häufung von Herz-Kreislauferkrankungen für die Entstehung von Gefäßverkalkungen und ihrer Folgeerkrankungen verantwortlich gemacht.
Daneben gelten chronische Entzündungen als wichtiger Faktor in der Entstehung von Herz-Kreislauf-Erkrankungen. Parodontitis ist eine solche chronische Entzündung mit weiter Verbreitung und eine bedeutende Ursache für das Eindringen von Bakterien in die Blutgefäße. Dementsprechend geht Parodontitis auch mit einem erhöhten Auftreten von Herzerkrankungen und einer höheren Sterblichkeit einher. Es gibt allerdings viele gemeinsame genetische und verhaltensbezogene Risikofaktoren, so dass die ursächliche Rolle von Parodontitis für Herz-Kreislauf-Erkrankungen nicht abschließend geklärt ist. Es gilt jedoch als gesichert, dass die erfolgreiche Behandlung einer Parodontitis auch in der Blutbahn und an den Gefäßen Effekte erzeugt, die nach heutigem Kenntnisstand mit einem verringerten Erkrankungsrisiko für Herz-Kreislauf-Erkrankungen in Verbindung stehen.
4. Parodontitis und Herz-/Blutdruckmedikamente
Viele Herz- und Blutdruckmedikamente haben Auswirkungen auf die Mundhöhle. In erster Linie führen sie zu einer verringerten Speichelproduktion und damit zu Mundtrockenheit. Speichel ist ein erstes Element der Verdauung von Kohlenhydraten, er bewahrt die Zähne vor Säureangriffen und damit vor Karies und bildet einen Schutzfilm vor Verletzungen der Mundschleimhäute und enthält antibakterielle Bestandteile.
Daher haben Patienten mit Mundtrockenheit ein erheblich erhöhtes Risiko, an Karies und Parodontitis zu erkranken. Eine weitere Gruppe von Herzmedikamenten kann zu Wucherungen des Zahnfleisches führen. Dies tritt jedoch vor allem dann auf, wenn gleichzeitig eine Zahnfleischentzündung vorliegt. Eine systematische Behandlung der Entzündungen durch uns, sowie anschließend eine gute häusliche Mundhygiene in Verbindung mit regelmäßiger zahnärztlicher Unterstützung reichen in den meisten Fällen aus, damit diese Zahnfleischwucherungen wieder abklingen.
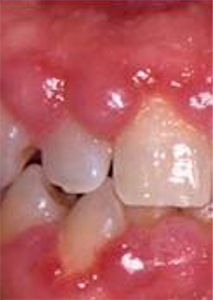 Zahnfleischwucherung
Zahnfleischwucherung
 gesundes Zahnfleisch
gesundes Zahnfleisch
Nach Auftreten von Herz- und Gefäßerkrankungen werden häufig zur Vorbeugung gerinnungshemmende Medikamente gegeben. Dadurch kann es bei bestehenden Zahnfleischentzündungen beim Putzen vermehrt zu Zahnfleischbluten kommen. Auch in diesen Fällen ist die Behandlung der bestehenden Entzündungen in der Mundhöhle durch uns als Zahnärzte erforderlich, damit das Zahnfleischbluten wieder abklingt. Ein Nachlassen bei der Zahnpflege dagegen führt nur zu einer weiteren Verstärkung der Zahnbettentzündung und somit zu einer Steigerung der Blutungsneigung des Zahnfleisches.
5. Parodontitis und rheumatoide Arthritis
Die Bedeutung der Mundgesundheit in der hausärztlichen Praxis wird oft unterschätzt. Bei etwa jedem zweiten Erwachsenen in Deutschland wird eine mittelschwere Parodontitis diagnostiziert – Tendenz steigend. Unter den 65- bis 74-Jährigen haben nur noch 1,4% ein parodontal gesundes Gebiss. Studien zeigen, dass bis zu 50% der Patienten mit rheumatischen Erkrankungen gleichzeitig an parodontalen Erkrankungen leiden. Eine Parodontitis kann vermutlich zur Entstehung einer rheumatoiden Arthritis (RA) beitragen und deren Verlauf beeinflussen. Beide Erkrankungen teilen den Risikofaktor Rauchen und haben möglicherweise einen ähnlichen genetischen Hintergrund.
Bekannte Mundgesundheitsrisiken von Rheuma-Patienten
• RA-Patienten leiden häufiger und schwerer an einer Parodontitis und einem schlechten Zahnstatus als Nicht-Rheumatiker
• Patienten mit rheumatoider Arthritis weisen eine höhere Zerstörung des Zahnhalteapparats auf
• Indikatoren der rheumatischen Erkrankung, wie z.B. geschwollene Gelenke, sind assoziiert mit parodontalem Knochenverlust
• Bereits eine mittelschwere Parodontitis kann das Risiko für die Entstehung einer rheumatoiden Arthritis um das 6-fache erhöhen
• Bei Rauchern mit einer Parodontalerkrankung kann das RA-Risiko um den Faktor 9 ansteigen
Viele Rheumatologen empfehlen deshalb ihren Patienten die Zusammenarbeit mit uns, da verschiedene klinische Studien belegen, dass bei Patienten mit rheumatoider Arthritis eine parodontale Sanierung zu einer verbesserten Symptomatik der rheumatischen Erkrankung führen kann. Auf einem Kongress der Deutschen Gesellschaft für Rheumatologie (DGRh), an dem wir teilnahmen, plädierte PD Dr. Eva Reinhold-Keller für eine enge Zusammenarbeit zwischen Rheumatologen und Zahnärzten, vor allem bei folgenden Indikationen:
• Kiefergelenksbeteiligung bei rheumatischen Erkrankungen
• orale Sicca-Symptomatik mit der Gefahr einer rasch progredienten Karies
• eingeschränkte Mundöffnung bei Sklerodermie
• reduzierte individuelle Mundhygiene bei funktionellen Einschränkungen
• systemische Immunsuppression mit erhöhtem Infektionsrisiko
• lokale Infektionen (z.B. Pilzerkrankungen)
• Parodontitis
6. Parodontitis und Lungenerkrankungen
Lungen- und Atemwegserkrankungen führen zu den meisten Krankenhauseinweisungen und gehören weltweit zu den zehn häufigsten Todesursachen. Eine amerikanische Studie konnte nachweisen, dass Patienten mit chronischen Atemwegserkrankungen eine schlechtere Mundhygiene, mehr Zahnstein und mehr kranke Zähne haben als Patienten ohne Atemwegserkrankungen. Umgekehrt scheinen Menschen mit überdurchschnittlich frühem Zahnverlust auch eher dazu zu neigen, an chronischen Atemwegserkrankungen (COPD) zu erkranken. Rauchen ist ein gemeinsamer Risikofaktor von Parodontal- wie Atemwegserkrankungen.
Mundgesundheitsrisiken von Patienten mit chronischen Atemwegserkrankungen:
• Der Zusammenhang zwischen oraler Plaque und dem Risiko, an einer Lungenentzündung (Pneumonie) zu erkranken, gilt als gesichert
• in Querschnittsstudien wurde bei Patienten mit schlechter Mundhygiene ein 4,5-fach erhöhtes relatives Risiko für Pneumonien gefunden
• Das Sterblichkeitsrisiko für Pneumonie war in einer japanischen Studie mit ca. 700 Patienten um das rund 3,9-fache erhöht, wenn zehn oder mehr Zähne Taschentiefen von mehr als 4 mm aufwiesen, im Vergleich zu einer mundgesunden Kontrollgruppe
• Wissenschaftler der University of New York zeigten in einer Studie mit fast 14.000 Teilnehmern, dass der Zahnhalteapparat von Patienten mit COPD früher Schwachstellen aufweist als bei Gesunden.
Wie man erkennt wird international die Beziehung von Parodontal- und Lungenerkrankungen erforscht und wir versuchen uns stets weiterzubilden, um unseren Patienten die modernste und aktuellste Behandlung bieten zu können.
Auch viele Lungenfachärzte empfehlen ihren Patienten die Zusammenarbeit mit uns, weil diverse klinische Studien erste Hinweise darauf geben, dass die Häufigkeit der Verschlimmerung bei COPD durch eine gute Mundpflege und professionelle Zahnreinigung signifikant reduziert werden kann.
Lungenfachärzte der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin (DGP) raten insbesondere Patienten mit einer chronisch obstruktiven Lungenerkrankung (COPD) auf eine gute Zahnhygiene zu achten.
Pflegebedürftige, immungeschwächte und ältere Menschen insbesondere in betreuenden Institutionen profitieren erheblich von einfachen Strategien zur Reduktion von Zahnbelägen sowie zur Parodontitisprävention und -therapie. Aus diesem Grund betreuen wir lokale Altenpflegeheime und bieten diesen Hausbesuche an, um die Lebensqualität dieser Menschen verbessern zu können.
7. Parodontitis und unerfüllter Kinderwunsch
Es ist für die meisten Patienten schwer vorstellbar, dass eine enorm große medizinische Beziehung zwischen einem unerfüllten Kinderwunsch und einer Erkrankung des Zahnhalteapparats vorliegt. Davon sind Frauen und Männer gleichermaßen betroffen.
Frauen sind in mehrfacher Hinsicht betroffen. Parodontal-Bakterien, also die Bakterien, die Entzündungen im Mundraum hervorrufen, sind außerordentlich aggressiv und lähmen im schlimmsten Fall die gesamte Immunabwehr. Leider beschränken sich diese Bakterien nicht darauf, nur im Mundraum aktiv zu sein, sondern sind im gesamten Organismus nachweisbar.
Das hat für den weiblichen Körper eine Vielzahl von Folgen:
• Frauen mit Entzündungen im Mundraum haben ein sehr viel höheres Risiko für Frühgeburten.
• Das Geburtsgewicht der Säuglinge ist statistisch gesehen deutlich niedriger als das durchschnittliche Geburtsgewicht.
• Darüber hinaus deutet viel darauf hin, dass auch die Empfängnisfähigkeit, bei Entzündungen im Mundraum deutlich herabgesetzt wird.
All das wurde durch aktuelle Forschungen bestätigt. Parodontitis wirkt sich sehr viel negativer auf das gesamte Körpersystem aus als früher noch vermutet. Wir können Frauen mit einem Kinderwunsch nur dringendst anraten, sich vor der Schwangerschaft einer umfassenden Parodontitis-Untersuchung und falls nötig einer Behandlung zu unterziehen. Bitte bedenken Sie dabei, dass die Auswirkungen mit zunehmendem Alter erheblicher werden.
Es mag vielen Männern schwer fallen, sich vorzustellen, dass Parodontitis-Bakterien auch in den Hoden direkt nachgewiesen werden konnten. Sie erniedrigen dort deutlich messbar die Anzahl der produzierten Spermien und sogar deren Beweglichkeit. Das schränkt die Zeugungsfähigkeit eines Mannes nachhaltig ein, denn die Spermien erreichen nicht, wie von der Natur vorgesehen, die Eizelle.
Darüber hinaus zeigen aktuelle Studien einen direkten Zusammenhang zwischen Parodontal-Erkrankungen und einer erektilen Dysfunktion. Genau wie bei Frauen zeigt sich auch bei Männern, dass der Einfluss bei zunehmendem Alter des Mannes stärker wird.
Als Spezialisten können wir bei einer routinierten Vorsorgeuntersuchung eine Parodontitis feststellen. In der Frühphase einer Parodontitis allerdings merken Sie als Betroffener in der Regel überhaupt keine Beschwerden und sie ist auch für uns nicht immer sofort erkennbar, jedoch verfügen wir über hochspezifische und sichere Diagnoseverfahren, die uns eine sichere Auskunft geben, ob eine beginnende Parodontitis vorliegt. Aus diesem Grund arbeiten wir eng mit Gynäkologen, Kinderwunschzentren und Immunologen zusammen, um Paare mit einem unerfüllten Kinderwunsch optimal aufzuklären und gemeinsam vorbehandeln zu können.





